Tema de Muestra Psicología J.A.
Tema de muestra de Psicología de la Junta de Andalucía
Tema 25: El programa de salud mental en Andalucía. Acogida y ordenación de la demanda. Atención integral al paciente Psicótico. La atención Infantojuvenil.
1. INTRODUCCIÓN
2. EL PROGRAMA DE SALUD MENTAL EN ANDALUCIA. ACOGIDA Y ORDENACIÓN DE LA DEMANDA
2.1 RECURSOS SANITARIOS DE SALUD MENTAL
2.2 RECURSOS COMUNITARIOS DE APOYO SOCIAL
3. ATENCIÓN INTEGRAL AL PACIENTE PSICÓTICO
4. LA ATENCIÓN INFANTO-JUVENIL
1. INTRODUCCIÓN
El artículo 43 de la Constitución Española reconoce el derecho a la protección de la salud y establece que los poderes públicos organizarán y tutelarán la salud pública a través de medidas preventivas y de las prestaciones y servicios necesarios. Por su parte, en el artículo 49 del texto constitucional, se establece que los poderes públicos realizarán una política de previsión, tratamiento, rehabilitación e integración de los disminuidos físicos, sensoriales y psíquicos, a los que prestarán la atención especializada que requieran y los ampararán para el disfrute de los derechos que el Título I otorga a todos los ciudadanos.
El artículo 149.1.16.ª de la Constitución Española atribuye al Estado la competencia exclusiva en materia de bases y coordinación general de la sanidad y el artículo 55.1 del Estatuto de Autonomía para Andalucía, dispone que corresponde a la Comunidad Autónoma la competencia exclusiva sobre organización, funcionamiento interno, evaluación, inspección y control de centros, servicios y establecimientos sanitarios. Asimismo, el artículo 55.2 del citado Estatuto, establece que corresponde a la C.A de Andalucía la competencia compartida en materia de sanidad interior y, en particular y sin perjuicio de la competencia exclusiva que le atribuye el artículo 61, la ordenación, planificación, determinación, regulación y ejecución de los servicios y prestaciones sanitarias, socio sanitarias y de salud mental de carácter publico en todos los niveles y para toda la población, así como la ordenación y la ejecución de las medidas destinadas a preservar, proteger y promover la salud pública en todos los ámbitos.
Asimismo, en el artículo 22.3 del Estatuto de Autonomía para Andalucía se dispone que las personas con enfermedad mental tendrán derecho a actuaciones y programas sanitarios especiales y preferentes. Por su parte, el artículo 18 de la Ley 2/1998, de 15 de junio, de Salud de Andalucía, de conformidad con las previsiones del artículo 20 de la Ley 14/1986, de 25 de abril, General de Sanidad, al contemplar las actuaciones relacionadas con la asistencia sanitaria que la Administración Sanitaria de la Comunidad Autónoma llevará a cabo, se refiere expresamente a la atención a los problemas de salud mental, preferentemente en el ámbito de la comunidad, potenciando los recursos asistenciales a nivel ambulatorio, los sistemas de hospitalización parcial y la atención domiciliaria; realizándose las hospitalizaciones de pacientes, cuando se requieran, en unidades hospitalarias de salud mental.
La atención a las personas con trastornos mentales es una prioridad para el Sistema Sanitario Público de Andalucía (SSPA), tanto por sus elevadas cifras de incidencia y prevalencia, como por el sufrimiento personal y el impacto familiar y social que provocan, y la complejidad y coste de los procesos de tratamiento y rehabilitación.
Desde que se inició, en 1984, el proceso de reforma psiquiátrica en Andalucía, se ha propiciado, a lo largo de más de dos décadas, el aumento de recursos y también el compromiso y esfuerzo de las y los profesionales de las distintas redes asistenciales del Servicio Andaluz de Salud para el abordaje de los problemas de salud mental
Y siguen siendo sus pilares aquellos que definen el modelo de atención comunitario: los equipos de trabajo multidisciplinares, la continuidad asistencial y de cuidados, la cultura de trabajo conjunto con el nivel primario de salud y el desarrollo de programas intersectoriales.
Por todas estas razones la Junta de Andalucía aprobó el III Plan Integral de salud mental de Andalucía 2016-2020, propone cinco líneas estratégicas que abordan las distintas etapas del ciclo vital, orientadas a la consecución de 9 objetivos generales, para los que se han establecido 70 objetivos específicos, 119 líneas de acción y 113 resultados esperados.
La finalidad de todo plan integral, es conseguir una reducción en la carga de enfermedad en la población y una mejora de la calidad de vida de las personas afectadas por el problema al que se enfrentan. Para lograrlo, se utilizarán aquellos recursos sanitarios y no sanitarios que puedan ayudar a alcanzarlos.
El Plan se sustenta en tres grandes pilares, que deben constituir la base de la orientación de los servicios: la evidencia, la experiencia y el pilar ético, elemento transversal que impregna a los otros dos.
Además cuenta con cinco líneas estratégicas, que engloban a los diferentes objetivos, acciones y resultados, son las siguientes:
1) Promoción y prevención.
2) Detección, atención y recuperación.
3) Derechos humanos y participación.
4) Gestión de recursos y sistemas de información.
5) Gestión del conocimiento, investigación y evaluación.
2. EL PROGRAMA DE SALUD MENTAL EN ANDALUCIA. ACOGIDA
Y ORDENACIÓN DE LA DEMANDA
La atención a la salud mental se presta en el SSPA de la misma forma que se atienden los restantes problemas de salud de la población, con la implicación de la red de atención primaria, especializada y de urgencias.
La efectividad de las intervenciones en el abordaje de los trastornos mentales, requiere la participación de equipos multidisciplinares que interactúan desde los diferentes niveles asistenciales.
La vía de acceso a los Equipos de Salud Mental es el médico de Atención Primaria, quien, cuando considera oportuna la intervención de un especialista (recordemos que esto no siempre es necesario, ya que el médico general también posee conocimientos y herramientas técnicas para abordar algunos de estos problemas) lo deriva al equipo correspondiente a su lugar de residencia.
Sin embargo, aunque es la más habitual no es la única vía, ya que también se accede a dichos centros a través de los Servicios de Urgencia de los Hospitales y, en general, de cualquier otro Servicio Sanitario, de los Servicios Sociales de los Ayuntamientos, de los Equipos de Orientación Escolar, de las Autoridades Judiciales o de las Fuerzas de Orden Público.
2.1 RECURSOS SANITARIOS DE SALUD MENTAL
La atención especializada a las personas con problemas de salud mental se realiza a través de una red de dispositivos sanitarios, distribuidos por toda la geografía andaluza y estructurados, hasta la entrada en vigor del nuevo decreto de ordenación de servicios, en 15 áreas de salud mental, cuya cartera de servicios incluye atención ambulatoria y domiciliaria, programas de día y hospitalización. Con la entrada del Decreto 77/2008, de ordenación administrativa y funcional de los servicios de salud mental, los dispositivos de salud mental se organizan en unidades de gestión clínica dependientes de las diferentes áreas hospitalarias o áreas de gestión sanitaria.
En todos estos centros, se realizan tratamientos farmacológicos, psicoterapéuticos y rehabilitadores que pueden ser individuales, familiares o grupales. También se ofrece orientación y asesoramiento sobre problemas sociales. Asimismo, cuando el caso lo requiere se realiza atención domiciliaria.
Pero no sólo se presta una asistencia sanitaria directa a los usuarios, sino que también se realiza asesoramiento y apoyo a los profesionales de Atención Primaria sobre los problemas de Salud Mental de los pacientes que acuden a estos centros; se participa en programas de Educación Sanitaria, se colabora con Organismos e Instituciones no sanitarios (Fundación Andaluza para la Integración Social del Enfermo Mental) en programas de reinserción social de los pacientes con trastornos mentales crónicos, así como con los Ayuntamientos, Asociaciones de Familiares de pacientes, etc. de Andalucía.
Los dispositivos que componen la Red de Salud mental en la actualidad son:
Unidades de Salud Mental Comunitaria (USMC). Las USMC son los dispositivos básicos de atención especializada a la salud mental, constituyendo su primer nivel de atención y con los que se coordinan el resto de los dispositivos
asistenciales de atención a la salud mental. Prestan una atención integral a pacientes de su ámbito poblacional en régimen ambulatorio o domiciliario.
Unidades de Salud Mental Infanto-Juvenil (USMI-J). Las USMI-J prestan una atención especializada, tanto en régimen ambulatorio como de hospitalización completa o parcial, a la población infantil y adolescente menor de edad, derivada desde las unidades de salud mental comunitaria de su ámbito de influencia.
Unidades de Hospitalización de Salud Mental (UHSM). Las UHSM atienden las necesidades de hospitalización en salud mental de la población, prestando una atención especializada en régimen de hospitalización completa y de corta estancia.
Comunidades Terapéuticas de Salud Mental (CTSM). Las CTSM son dispositivos asistenciales de salud mental dirigidos al tratamiento intensivo de pacientes con trastorno mental grave, derivados desde las unidades de salud mental comunitaria de su ámbito de influencia, que requieren una atención sanitaria especializada de salud mental, en régimen de hospitalización completa o parcial, de media estancia.
Unidades de Rehabilitación de Salud Mental (URSM). Las URSM tienen por objeto la recuperación de habilidades sociales y la reinserción social y laboral, en régimen ambulatorio, de pacientes con trastorno mental grave, derivados desde las unidades de salud mental comunitaria de su ámbito de influencia.
Hospitales de Día de Salud Mental (HDSM). Los HDSM son dispositivos asistenciales de salud mental, configurados como recursos intermedios entre las unidades de salud mental comunitaria y las unidades de hospitalización de salud mental. Prestan una atención especializada, en régimen de hospitalización diurna, a pacientes derivados desde las unidades de salud mental comunitaria de su ámbito de influencia.
Los equipos de trabajo de los diferentes dispositivos de salud mental los componen profesionales de diversas titulaciones: Psiquiatría, Psicología Clínica, Enfermería, Trabajo Social, Terapia Ocupacional, Gestión administrativa y otras disciplinas.
En los últimos años, desde la Consejería de Salud y el Servicio Andaluz de Salud se viene impulsando la creación de Unidades de Gestión Clínica (UGC) como estructura organizativa que hace partícipe a las y los profesionales sanitarios en la gestión de los recursos utilizados en su propia práctica clínica.
2.2 RECURSOS COMUNITARIOS DE APOYO SOCIAL
Al igual que el resto de la población, las personas con enfermedad mental tienen derecho al acceso a todos y cada uno de los servicios encuadrados dentro del sistema de bienestar social, como por ejemplo, Servicios sociales (comunitarios y especializados), a través de los que se accede a las prestaciones de carácter general y a aquellas que establece la Ley de Promoción de la Autonomía Personal y Atención a las Personas en Situación de Dependencia, Programas generales del sistema educativo que permiten compensar carencias formativas en general y particularmente en el ámbito del acceso al empleo, Programas del Servicio Andaluz de Empleo, Programas de apoyo al alojamiento de sectores desfavorecidos,…
Pero igualmente los enfermos mentales en Andalucía disponen de recursos comunitarios en salud Mental, como es el caso de la Fundación Andaluza para la Integración Social del Enfermo Mental (FAISEM), creada por el Parlamento Andaluz en el año 1993. El objetivo general de la Fundación es la prevención de la marginación y la desadaptación de cualquier persona afectada por una enfermedad mental grave causante de una incapacidad personal y social, así como el apoyo a su integración social y laboral.
Para lograr este objetivo, la fundación cuenta con una serie de programas, a los cuales se accede a través de las Comisiones Provinciales Intersectoriales, como órgano de coordinación intersectorial a nivel provincial, con participación de representantes de FAISEM, de los servicios de salud mental del SSPA y de la Consejería de Igualdad y Políticas Sociales, y que exponemos brevemente a continuación.
◼ PROGRAMA RESIDENCIAL: conjunto de actividades y recursos orientados a favorecer la permanencia y participación activa en la vida social, de personas con discapacidades derivadas del padecimiento de enfermedades
mentales.
➢ Casas Hogar; entre 10 y 20 usuarios con menor nivel de autonomía, que disponen de personal durante las 24 horas.
➢ Viviendas Supervisadas, máximo de 10 usuarios y usuarias, con un mayor nivel de autonomía, que no precisan personal las 24 horas del día. (2 modalidades con diferente nivel de supervisión).
➢ Subprogramas de Atención Domiciliaria, los cuales incluyen distintos tipos de programas que no requieren la disponibilidad de un dispositivo residencial.
◼ SOPORTE DIURNO: Para tratar de apoyar la vida activa de estas personas, el Programa de Soporte Diurno se organiza a través de los siguientes tipos de dispositivo:
1. Los Centros de Día, como estructura central del programa, que organizan una amplia variedad de intervenciones, recurriendo para ello a recursos del propio programa o externos a él para promover, a través de un Programa Individual de Atención un abanico personalizado de servicios, actividades y apoyos.
2. Los Talleres, tanto polivalentes (en zonas más distantes y más cercanos a Unidades de Salud Mental Comunitarias) como de carácter más específico, orientados a alguna actividad ocupacional concreta o más cercanos a la actividad productiva. En cualquier caso se vinculan para su orientación y supervisión a alguno de los Centros de Día.
3. Los Clubes Sociales, en su mayoría gestionados a través de convenios de colaboración con los movimientos asociativos de familiares y de personas usuarias, que cuentan con una actividad variada y abierta a participaciones esporádicas, y que se adscriben funcionalmente, al igual que los talleres, a los Centros de Día.
◼ PROGRAMA EMPLEO: promueve la inserción laboral a través del ejercicio de distintos niveles de actividad productiva, de personas con discapacidades derivadas de padecer enfermedades mentales.
➢ Talleres Ocupacionales.
▪ Talleres con actividades polivalentes: actividades de ocio, manejo y organización de la vida cotidiana, rehabilitación y actividades ocupacionales.
▪ Talleres con actividades ocupacionales específicas, dirigidos a facilitar el uso del tiempo y la organización de la vida cotidiana de los usuarios y usuarias, a partir de actividades con una cierta orientación productiva.
▪ Talleres orientados más claramente a la producción, conexión con las empresas sociales, de cara a facilitar una plena integración laboral.
➢ Cursos de Formación para el Empleo, actividades formativas de corta y media duración (inferior al año), que deben dirigirse de manera clara a la capacitación.
➢ Empresas Sociales, prácticas profesionales.
➢ Subprogramas de Apoyo al Empleo en otras empresas.
➢ Servicio Provincial de Orientación y Apoyo al Empleo (SOAE), ofrece orientación y asesoramiento sobre empleo y formación.
◼ FOMENTO DE RELACIONES SOCIALES. En este programa participan de forma activa el movimiento asociativo de familiares y personas usuarias e instituciones locales, a través de los siguientes dispositivos y actividades.
◼ PROGRAMA DE PROMOCIÓN Y APOYO A ENTIDADES TUTELARES: promueve el funcionamiento de entidades tutelares para personas con enfermedad mental grave en las distintas provincias andaluzas.
◼ PROGRAMAS ESPECÍFICOS PARA PERSONAS CON RIESGO DE EXCLUSIÓN SOCIAL. Hay dos grupos de personas con Trastornos Mentales Graves que se encuentran en situaciones de especial dificultad y riesgo para su actual y futura integración social, lo que justifica intervenciones específicas de apoyo social combinadas con las correspondientes intervenciones sanitarias. Son, por un lado, las personas que se encuentran bajo la responsabilidad de Instituciones Penitenciarias por haber cometido algún delito que implica penas o una medidas de seguridad privativas de libertad y, por otro, quienes se encuentran en una situación de carencia de hogar. Y en ambos casos FAISEM desarrolla actividades específicas para intentar compensar algunas de sus dificultades y riesgos.
Y además otros como:
◼ EVALUACIÓN, INVESTIGACIÓN, FORMACIÓN Y COOPERACIÓN NACIONAL E INTERNACIONAL
◼ PROGRAMA DE APOYO AL MOVIMIENTO ASOCIATIVO DE FAMILIARES Y PERSONAS USUARIAS
◼ LUCHA CONTRA EL ESTIGMA, SENSIBILIZACIÓN Y DEFENSA DE LOS DERECHOS CIUDADANOS
◼ ACTIVIDAD FÍSICA Y DEPORTES
◼ ARTE Y CULTURA
3. ATENCIÓN INTEGRAL AL PACIENTE PSICÓTICO
La psicosis es un conjunto de trastornos psiquiátricos en los que se alteran, de manera significativa, la percepción, los pensamientos, el estado de ánimo y el comportamiento de una persona. Por su parte, el término esquizofrenia, agruparía un subgrupo de estos trastornos.
La esquizofrenia y otras formas de psicosis representan un importante problema de salud pública, ya que estos trastornos pueden afectar gravemente el desarrollo psicológico y social de las personas afectadas y de su entorno familiar y social. De ahí la importancia de llevar a cabo una atención integral que incluya la prevención, detección temprana, atención sociosanitaria y rehabilitación psicosocial.
Como medidas preventivas podemos destacar el Programa Forma Joven que se desarrolla en los Centros Escolares de Andalucía o el Programa de Atención a los Hijos de Pacientes con TMG.
Al respecto el Plan Integral de Salud Mental de Andalucía, comentado anteriormente refleja entre sus objetivos (objetivo Nº4): Favorecer la detección precoz de problemas de salud mental (comunes y/o graves) en la población adulta y prestar una atención de calidad, que facilite la recuperación de su proyecto vital. Entre ellos recoge los Trastornos Mentales Graves. Para implantar este nuevo paradigma de atención es necesaria la implicación de la sociedad en su conjunto, ya que supone un cambio en la visión y el conocimiento de la psicosis, tanto en los ámbitos asistenciales y educativos como por parte de las personas jóvenes y sus familias.
Este Objetivo se presenta como una continuación de otros expuestos en el III PISMA, por todo ello se cróa Protocolo para la Detección e Intervención Temprana en Psicosis en Andalucía.
En lo que respecta al tratamiento de este enfermedad, actualmente la asistencia sanitaria se intenta organizar, con un modelo de trabajo por procesos asistenciales integrados que garantiza la continuidad de cuidados, las intervenciones basadas en la evidencia y la introducción de criterios e indicadores de calidad. Los procesos proponen un cambio en las relaciones con la Atención Primaria, pasando de un modelo de derivaciones a uno de cooperación que incluye la formación, interconsulta y supervisión de casos. Por este motivo se crea el Proceso Asistencial Integrado Trastorno Mental Grave.
Este proceso comienza con unos límites de entrada que incluyen la detección de casos de psicosis en AP . La decisión al respecto se representa en el siguiente algoritmo:
Las personas que padecen Psicosis, requieren una red asistencial completa, con la intervención de múltiples servicios y profesionales en las diferentes etapas de su enfermedad. Es decir exige redes complejas y bien coordinadas de dispositivos y equipos profesionales. Lo que implica:
➔ Acceso a los cuidados generales de salud, básicos y especializados en otros aspectos distintos de los mentales
➔ Equipo multiprofesional especializado en salud mental, referencia general y garantía de la continuidad de cuidados en el conjunto del sistema (ESMC).
➔ Espacios que permitan la hospitalización o tratamiento intensivo de 24 horas, cuando se requiera su alejamiento temporal del medio habitual. (HG).
➔ Espacios (complementarios y/o alternativos a las estancias de 24 horas) para la atención continuada en régimen de hospitalización parcial (HD).
➔ Espacios de atención continuada para el desarrollo de programas específicos de Rehabilitación (URA).
➔ Recursos de apoyo Social (FAISEM).
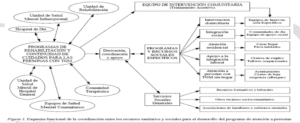
En un modelo como el descrito, estructurado en niveles y con un enfoque comunitario de la atención, es evidente que la Coordinación se convierte en el principal instrumento de trabajo, no solo en sus vertientes organizativas, sino sobre todo, en su vertiente asistencial: es la única fórmula para garantizar la continuidad terapéutica de los usuarios en todas sus facetas. Es evidente que esta coordinación debe potenciar la responsabilidad compartida sobre el usuario, independientemente de los dispositivos implicados en su atención, bajo el principio básico de la función de referente estable del equipo comunitario y el carácter de apoyo de los dispositivos de tercer nivel de especialización.
Para el Subsistema de Salud Mental, es impensable en la actualidad, desarrollar un adecuado trabajo de integración social sin contar con la coordinación, implicación y colaboración de la red de social comunitaria y especializada, y en especial de aquellas plataformas, estructuras y recursos expresamente creados para el desarrollo armónico de la red de apoyo necesaria (como es el caso de FAISEM en Andalucía).
El mejor elemento para la coordinación asistencial, es el diseño e implantación de Programas Individualizados, cuyo cumplimiento compromete a todos los dispositivos del circuito asistencial. Por ello, es necesaria la existencia de una Comisión de Seguimiento del Programa de atención a TMG, que facilite la generación de espacios de discusión de casos.
Por último, señalar qué desde el punto de vista médico, se ha publicado Guía de práctica clínica para el tratamiento de la manejo en atención primaria y en salud mental psicosis y la esquizofrenia. Los trastornos psicóticos en general, y la esquizofrenia en particular, forman parte de lo que en el Sistema Sanitario Público Andaluz se ha venido a llamar Trastorno Mental Grave.
Esta consideración se debe tanto a la potencial gravedad de este tipo de cuadros como a la dificultad de su abordaje, implicando distintos niveles asistenciales, desde la comunidad y la familia hasta la atención primaria y los servicios de salud mental, y dentro del sistema sanitario a varios perfiles profesionales, como médicos de familia, psiquiatras, psicólogos clínicos, enfermeros, trabajadores sociales, terapeutas ocupacionales, entre otros. Su objetivo principal es disminuir la incertidumbre del clínico a la hora de tomar decisiones, así como ofrecer una información redactada de una manera sencilla para posibilitar que los usuarios (y las personas cuidadoras cuando sea adecuado) participen de forma activa en las decisiones que afectan a su salud. En efecto, una GPC no es más que un conjunto de recomendaciones basadas en una revisión sistemática de la evidencia científica, así como en un análisis de los riesgos y beneficios asociados a cada alternativa, con el objetivo de optimizar la atención sanitaria a los pacientes, ordenando y evaluando los resultados disponibles para conseguir, con ello, disminuir la variabilidad en la práctica clínica. Es decir, las GPC son herramientas diseñadas para solucionar problemas y no para crearlos o incrementarlos y, en consecuencia, una GPC nunca debería entenderse como un conjunto de pautas o recomendaciones de carácter más o menos obligatorio o rígido.
Así, la GPC para el tratamiento de la Psicosis y de la Esquizofrenia, aborda de forma clara las distintas situaciones clínicas en las qué encontrarse una persona con este tipo de diagnóstico, haciendo énfasis en las distintas intervenciones que han demostrado utilidad, como las psicológicas, psicofarmacológicas, de cuidados, etc.
En la misma se han revisado los enfoques terapéuticos:
▪ Terapia de adhesión al tratamiento
▪ La arte-terapia
▪ La terapia cognitivo-conductual
▪ La rehabilitación cognitiva
▪ El asesoramiento (counselling) y terapia de apoyo
▪ La intervención familiar
▪ Las terapias psicodinámicas y psicoanalíticas
▪ La psicoeducación
▪ El entrenamiento en habilidades sociales
▪ El manejo psicológico del trauma.
4. LA ATENCIÓN INFANTO-JUVENIL
EL III Plan Integral de Salud Mental de Andalucía, recoge en su objetivo 3:
“Favorecer la detección precoz de problemas de salud mental en la población infantil y adolescente y prestar una atención de calidad, que facilite su desarrollo evolutivo y la construcción de su proyecto vital”.
A los 14 años han surgido ya la mitad de los problemas de salud mental que aparecerán en el curso de la vida. Esta realidad impacta en la trayectoria vital de la persona, en la medida que se relaciona con pobres resultados académicos, riesgo de autolesiones y suicidio, conductas de riesgo, problemas de salud general, muerte prematura, desempleo y conducta antisocial. Así mismo, las enfermedades mentales durante la infancia y la adolescencia conducen a tasas más altas de enfermedad mental en la edad adulta, incluyendo trastornos del espectro ansioso-depresivo, afectivos, psicóticos y de personalidad; el abuso de sustancia; y la conducta suicida.
El actual modelo de atención en salud mental a la población infanto juvenil, contempla 3 niveles de intervención
– Atención Primaria
– Unidades de Salud Mental Comunitaria
– Unidades de Salud mental Infanto Juvenil
I) Unidad de Gestión Clínica de Atención Primaria: (Pediatras, Médicos de Familia, Enfermería) tienen el primer contacto con la población, realizando actividades de prevención y promoción de la salud mental, resolviendo determinadas demandas y detectando y derivando los problemas psicopatológicos, al nivel especializado, realizando en este caso el seguimiento de estos pacientes infantiles de forma coordinada con dichos dispositivos.
II) Un segundo nivel de atención lo constituye la Unidad de Salud Mental Comunitaria (USMC), anteriormente Equipo de Salud Mental de Distrito (ESMD), que es el primer nivel de la atención especializada a la salud mental de niños/as y adolescentes, siendo el dispositivo básico en su ámbito de influencia con el que se coordinan el resto de los dispositivos. Presta atención ambulatoria a la demanda de salud mental infanto-juvenil derivada desde Atención Primaria y realiza actividades de apoyo y asesoramiento en programas de salud mental infanto-juvenil. Deriva al nivel más especializado (USMI-J) los problemas psicopatológicos que requieran atención en programas específicos por su gravedad, complejidad o necesidad de tratamiento intensivo.
III) En un tercer nivel de atención, se encuentra la Unidad de Salud Mental Infanto Juvenil, dispositivo destinado a desarrollar programas especializados de atención a la salud mental de la población infantil y adolescente de edad no superior a dieciocho años. Las funciones de este dispositivo son:
a. Prestar atención especializada a la salud mental, en régimen ambulatorio y de hospitalización total o parcial a la población infantil y adolescente con trastorno mental, derivada desde las unidades de salud mental comunitaria de su ámbito de actuación.
b. Dar apoyo asistencial a requerimiento de otros dispositivos
c. Poner en marcha programas asistenciales específicos para dar cobertura a la demanda derivada desde las unidades de salud mental comunitaria, o desde instituciones sanitarias y no sanitarias con competencia en menores.
d. Asegurar la continuidad asistencial y de cuidados
e. Participar en el diseño y desarrollo de programas de atención a la salud mental de la población infantil y adolescente.
f. Formación continuada.
La Unidad de Salud Mental Infanto-Juvenil (USMI-J) desarrolla estas funciones en tres programas asistenciales:
• Consultas Externas: son atendidos menores que presentan problemas de salud mental y sus familias, de forma ambulatoria por el equipo multidisciplinar, garantizando la accesibilidad y continuidad asistencial.
• Hospital de Día: está orientado a atender a menores que, por la gravedad de su patología, requieren una intervención especializada, intensiva y continuada. Se intenta mantener al niño, niña o adolescente integrado en la escuela y en su medio, siempre que sea posible, adecuando el plan de tratamiento a estas necesidades.
• Hospitalización completa: para situaciones de crisis en las que sea necesario el internamiento hospitalario, éste se llevará a cabo en camas disponibles y adecuadas para estas edades.
Respecto a los diagnósticos más frecuentes de los menores con problemática de salud mental en Andalucía, En el análisis de las personas atendidas en las USMI-J, es de especial importancia el grupo de personas con trastornos de comienzo habitual en la infancia y la adolescencia.
Por su parte las personas que más acudieron a consulta fueron las diagnosticadas de trastornos esquizofrénicos e ideas delirantes, con 12,2 consultas anuales de media.

